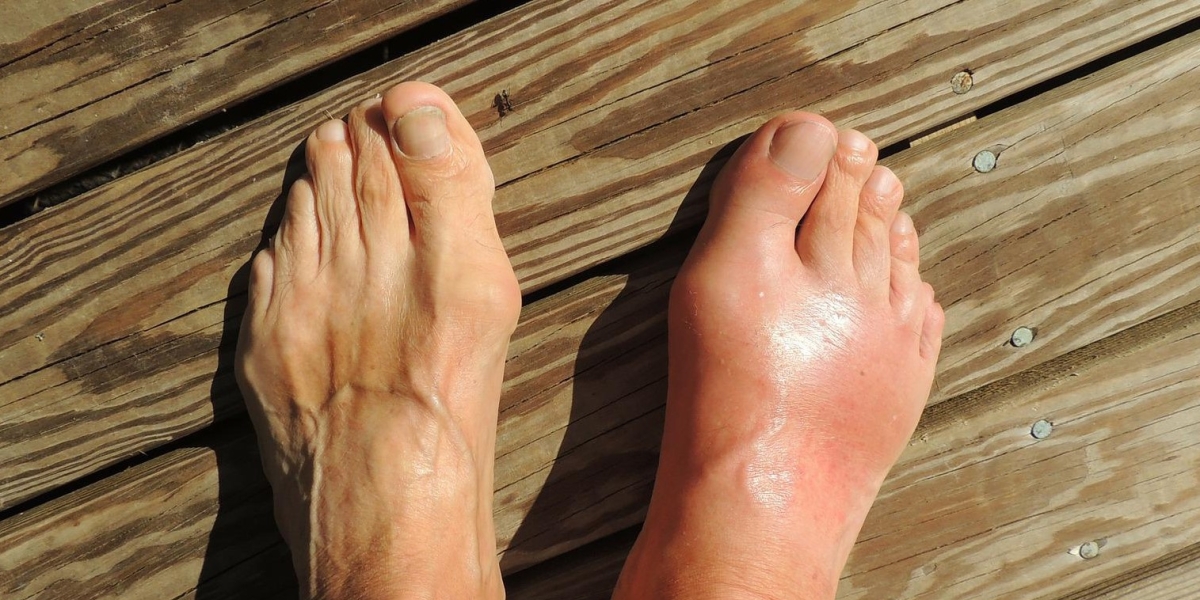
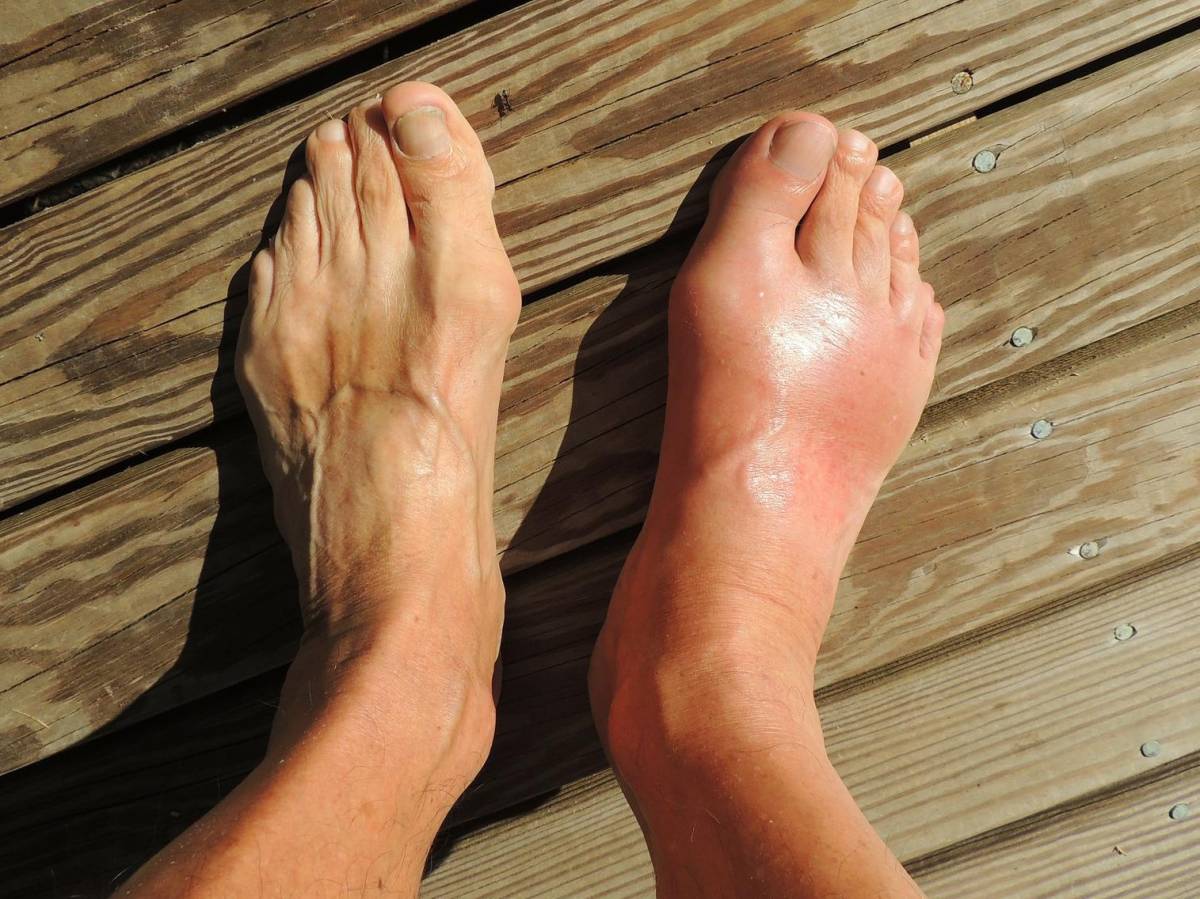
W historii chorowało na nią wielu królów, cesarzy, papieży, dowódców, polityków,artystów, pisarzy, filozofów i naukowców. Zmagali się z nią m.in. Leonardo da Vinci, Isaac Newton, Benjamin Franklin,Karol Darwin, Stanisław August Poniatowski, Anna Stuart czyOtto von Bismarck.
Grafika Jamesa Gillraya przedstawiająca karykaturalnie ból związany z atakiem dny.
Obecnie ocenia się, że wśród mężczyzn w wieku 20-50 lat częstość występowania dny nie przekracza 2%, rośnie do 6% po 50 roku życia, a pomiędzy 60 a 80 rokiem życia przekracza 10% ogółu populacji. Kobiety przed 60 rokiem życia chorują na dnę znacznie rzadziej, niż mężczyźni. Natomiast po 60 roku życia częstość występowania dny u kobiet sięga 4-5% populacji [2]. Poniżej przedstawiam 10 konkretnych zaleceń postępowania w tej chorobie, opracowanych przez specjalistów w zakresie jej leczenia.
Kwas moczowy stanowi końcowy produkt przemiany puryn. W wyniku przewlekle utrzymującej się hiperurykemii dochodzi do zapalenia stawów spowodowanego przez krystalizację i fagocytozę kryształów moczanu sodu w płynie stawowym oraz do powstania złogów moczanowych w tkankach i narządach, a w konsekwencji do rozwoju dny moczanowej. Prawidłowe stężenie kwasu moczowego w surowicy krwi powinno wynosić:
- u zdrowych mężczyzn - 5,2 mg/dl,
- u kobiet przed menopauzą - 4,0 mg/dl,
- u kobiet po menopauzie - 4,7 mg/dl.
Stężenie kwasu moczowego we krwi powyżej 7mg/dl definiuje się jako hiperurykemię. Po przekroczeniu tej wartości u pacjenta może dochodzić do wytrącania kryształów moczanu sodu w płynie stawowym i tkankach [3].
Wyróżniamy hiperurykemię pierwotną i wtórną. Pierwotne zwiększenie poziomu kwasu moczowego we krwi spowodowane jest genetycznie uwarunkowanymi nieprawidłowościami enzymów uczestniczących w przemianie puryn. Hiperurykemia wtórna może być spowodowana zwiększoną podażą puryn w diecie, zwiększonym katabolizmem kwasów nukleinowych, zmniejszeniem wydalania kwasu moczowego przez nerki, przyspieszonym rozkładem ATP w wyniku m.in. nadużywania alkoholu. W przebiegu dny możemy zasadniczo wyróżnić 4 etapy tej choroby:
- Hiperurykemia bezobjawowa - okres ten trwa różnie długo, u większości pacjentów z podwyższonym stężeniem kwasu moczowego we krwi nie dochodzi do wystąpienia ostrego napadu dny.
- Napady zapalenia stawów - pojawiają się zwykle wcześnie rano i dotyczą najczęściej stawu śródstopno - paliczkowego (zwane są wtedy podagrą). Podczas napadu dny w okolicy stawu widoczny jest rumień i obrzęk. Stawy są bardzo bolesne co uniemożliwia ruch. Nieleczony napad trwa od 10 dni do 3 tygodni i wygasa samoistnie.
- Okres między napadowy - w większości przypadków trwa od 6 miesięcy do 2 lat. W okresie tym nie obserwuje się żadnych objawów choroby, jednak z upływem czasu napady występują coraz częściej i dochodzi do przewlekłych zmian zapalnych stawów.
- Dna przewlekła - w tym czasie kryształy moczanu sodu możemy już znaleźć w małżowinach usznych, wzdłuż ścięgien Achillesa, w krążkach międzykręgowych, ścianach tętnic, śliniankach, a także w narządach wewnętrznych głównie nerkach [4].
W celu rozpoznania dny należy przeprowadzić identyfikację kryształów moczanu sodu, a jeżeli nie jest to możliwe, rozpoznanie można oprzeć na klasycznych objawach klinicznych (podagra, guzki dnawe, szybka odpowiedź na kolchicynę) i/lub na charakterystycznych wynikach badań obrazowych [1].
Dnie moczanowej często towarzyszy zespół metaboliczny - nadwaga, hipercholesterolemia, nadciśnienie tętnicze, cukrzyca, a w kilku badaniach potwierdzono że dna moczanowa zwiększa ryzyko zawału serca oraz zgonu z powodu choroby wieńcowej i niewydolności nerek [4]. Dlatego u pacjentów z dną moczanową i/lub hiperurykemią zaleca się ocenę czynności nerek i czynników ryzyka sercowo-naczyniowego [1].
Leczenie dny polega na zapobieganiu hiperurkemi i jej redukcji, a następnie na opanowaniu objawów klinicznych spowodowanych przez kryształy moczanu w poszczególnych układach i narządach.
Ważnym elementem terapii są niefarmakologiczne metody leczenia. Pacjentom należy zalecać zdrowy styl życia obejmujący zmniejszenie nadmiernej masy ciała, regularne ćwiczenia fizyczne, zaprzestanie palenia tytoniu oraz unikanie nadmiernego picia alkoholu i słodzonych napojów [1], a także stosowanie odpowiedniej diety. Zaleca się spożywanie mleka i ubogotłuszczowych produktów mlecznych, a przeciwwskazane są pokarmy mięsne szczególnie "podroby", owoce morza , soki owocowe, napoje słodzone z dużą zawartością fruktozy [4]. Farmakoterapia obejmuje dwa aspekty dotyczące leczenia napadu dny oraz zapobieganiu kolejnym atakom.
Napad dny należy leczyć kolchicyną w małych dawkach (do 2 mg/d), niesteroidowymi lekami przeciwzapalnymi i/lub glikokortykosteroidami podawanymi dostawowo, doustnie lub domięśniowo, w zależności od chorób współistniejących i ryzyka skutków niepożądanych [1].
Kolchicyna (Colchicum dispert tabl.) jest jednym z najstarszych, dostępnych środków wykorzystywanych w leczeniu dny moczanowej . Ekstrakty z roślin zawierających kolchicynę jak np. zimowit jesienny (Colchicum autumnale) były stosowane w bólach stawów już w IV wieku. Wykazuje ona różnorodne działania farmakologiczne:
- posiada właściwości antymitoczne, zatrzymując podział komórki w fazie G1,
- stabilizuje błony komórkowe oraz zmniejsza wydzielanie czynników chemotaktycznych przez aktywowane neutrofile,
- hamuje uwalnianie histaminy z ziarnistości mastocytów, wydzielanie insuliny z komórek beta trzustki oraz przesunięcie ziarnistości melaniny w melanoforach,
- obniża temperaturę ciała,
- kurczy naczynia krwionośne,
- hamuje ośrodek oddechowy,
- wpływa na czynność przewodu pokarmowego.
Kolchicyna znajduje zastosowanie w leczeniu ostrego napadu dny moczanowej, w prewencji tych napadów, a także w leczeniu rodzinnej gorączki śródziemnomorskiej [5]. Zaleca się jej podawanie w dawce 0,5 mg w następującym schemacie : co 6 h w pierwszej dobie, co 8 h w drugiej dobie, a w 3 dobie co 12 h. Lek wywołuje objawy niepożądane u > 50% chorych, najczęściej kurczowy ból brzucha, biegunkę, nudności i wymioty. Jeśli te objawy występują, należy przerwać stosowanie kolchicyny. Jej dawkę należy zredukować o 50% u chorych na przewlekłą chorobę nerek, z niewydolnością wątroby oraz u osób w podeszłym wieku [10]. Wg. Farmakopei XII lek ten należy do wykazu A. Jest związkiem silnie toksycznym, zwanym również "roślinnym arszenikiem", a dawka śmiertelna u dorosłych wynosi ok. 20 mg! W wyniku zatrucia u pacjenta, po okresie utajonym trwającym 2-5 godz. pojawiają się palenie i swędzenie w jamie ustnej, ostre zapalenie żołądka i jelit z wymiotami, kolkami i wodnistą biegunką. Śmierć następuje przy zachowanej świadomości, w wyniku niewydolności oddechowej i krążeniowej [6].
Według danych również kilka typowych NLPZ jak m.in. indometacyna, naproksen, sulindak jest skuteczne w leczeniu napadów dny moczanowej. Leki te powinny być stosowane w pierwszych 3-4 dniach we względnie wysokich dawkach, a następnie stopniowo odstawiane w 7-10 dniu. W leczeniu nie wykorzystujemy aspiryny, ponieważ w małych dawkach może ona hamować wydalanie kwasu moczowego, natomiast w wyższych dawkach poprzez swoje działanie urykozuryczne zwiększa ryzyko kamicy nerkowej [5].
Glikokortykosteroidy przynoszą szybką ulgę w dolegliwościach w ciągu kilku godzin leczenia. Wysokie dawki stosowane są na początku terapii i następnie stopniowo odstawiane (np. prednizon 30-60 mg/dobę prze 3 dni, a następnie stopniowo redukowany przez 10-14 dni) [5].
W leczeniu przewlekłym allopurynol powinien być lekiem pierwszego rzutu, zmniejszającym stężenie kwasu moczowego. W następnej kolejności należy rozważyć leki moczopędne (np. benzbromaron, probenecyd) lub febuksostat. Urykazę w monoterapii powinno się rozważać tylko u pacjentów, u których wszystkie inne metody leczenia zawiodły bądź są przeciwwskazane. Leczenie zmniejszające stężenie kwasu moczowego należy rozpoczynać od małej dawki i zwiększać stopniowo do osiągnięcia docelowego stężenia kwasu moczowego w surowicy [1]. Przed rozpoczęciem leczenia tymi lekami zaleca się odczekanie 4 tygodni od ustąpienia napadu dny i w trakcie pierwszych 6-12 miesięcy leczenia zaleca się równoczesne podawanie małych dawek kolchicyny lub NLPZ. W razie wystąpienia napadu w trakcie stosowania leków zmniejszających urykemię nie należy ich odstawiać [4].
Allopurinol (Milurit tabl., Allupol tabl., Zyloric tabl.) na początku został zsyntetyzowany jako propozycja leku przeciwnowotworowego, ale okazało się, iż nie posiada on takiego działania. Dalsze badania wykazały, iż zarówno allopurinol jak i jego główny metabolit - oksypurinol hamują oksydazę ksantynową oraz zapobiegają syntezie moczanu z hipoksantyny i ksantyny. Allopurinol przyspiesza rozpuszczanie guzków dnawych i zapobiega progresji przewlekłego zapalenia stawów w przebiegu dny moczanowej przez zmniejszenie stężenia kwasu moczowego w osoczu poniżej granicy rozpuszczalności. Tworzenie kamieni kwasu moczowego całkowicie zanika w trakcie terapii, co zapobiega rozwojowi nefropatii. W momencie wystąpienia istotnej niewydolności nerek lek ten nie może przywrócić ich funkcji, ale może opóźniać dalszą progresję choroby [5].
W przypadku lekkiego lub umiarkowanego upośledzenia czynności nerek można stosować allopurinol, pod warunkiem ścisłego monitorowania potencjalnych działań niepożądanych i rozpoczynania od małej dawki (50-100 mg/d), zwiększanej stopniowo do osiągnięcia docelowego stężenia kwasu moczowego w surowicy. Febukostat i benzbromaron są lekami alternatywnymi, które nie wymagają dostosowania dawki do czynności nerek [1].
Allopurinol jest dostępny w postaci doustnej i zapewnia skuteczne leczenie pierwotnej hiperurykemii w dnie moczanowej, jak również wtórnej hiperurykemii w czerwiennicy prawdziwej, metaplazji szpiku i innych nieprawidłowościach układu krwiotwórczego lub zespołu ostrej lizy guza. Czas półtrwania allopurinolu w osoczu wynosi około 1-2 godzin, a dla oksypurinolu około 18-30 godzin co pozwala na dawkowanie go raz na dobę. W trakcie terapii należy pamiętać o dostarczaniu pacjentowi odpowiedniej ilości płynów, dodatkowo zaleca się lekką alkalizację moczu. Początkowa dawka dobowa wynosi 100 mg i jest zwiększana o dalsze 100 mg w przedziałach tygodniowych. Większość pacjentów może otrzymywać dawkę 300 mg/dobę. A u chorych z cięższym przebiegiem choroby może być konieczne nawet stosowanie dawki 400-600 mg/dobę. Allopurinol jest dobrze tolerowany przez większość pacjentów. Najczęstszymi działaniami niepożądanymi są reakcje nadwrażliwości, które mogę wystąpić po kilku miesiącach czy latach leczenia. Reakcje skórne spowodowane allopurinolem to przede wszystkim swędzące rumieniowe, grudkowo - plamkowe wykwity, ale czasami uszkodzenie występuje w postaci pokrzywki lub wybroczyn. Rzadko spotyka się toksyczną epidermolizę naskórka lub zespół Stevensa-Johnsona. Ponieważ pojawienie się rumienia w trakcie kuracji tym lekiem może poprzedzać wystąpienie ciężkich reakcji nadwrażliwości, pacjenci u których wystąpi ten objaw powinni przerwać przyjmowanie leku. W trakcie terapii mogą występować również gorączka, osłabienie i bóle mięśni. Dotyczy to około 3 % pacjentów z prawidłową funkcją nerek, częściej pojawia się u osób z upośledzoną ich funkcją. Rzadkimi działaniami niepożądanymi są także leukocytoza i eozynofilia oraz hepatomegalia z podwyższoną aktywnością transaminaz w osoczu [5].
Febukostat (Adenuric tabl.) jest nowym, selektywnym inhibitorem oksydazy ksantynowej zarejestrowanym w USA i Europie od 2008 r. Stanowi on alternatywę w przypadkach nietolerancji lub braku skuteczności allopurinolu. Skuteczność kliniczną produktu Adenuric tabl. wykazano w trzech podstawowych badaniach klinicznych 3 fazy (badania APEX i FACT oraz dodatkowe badanie CONFIRMS), które przeprowadzono z udziałem 1832 pacjentów z hiperurykemią i dną moczanową. W badaniach tych preparat ten wykazywał się lepszą zdolnością zmniejszania i utrzymywania stężenia kwasu moczowego w surowicy krwi w porównaniu z allopurynolem [9]. Lek ten jednak zwiększa ryzyko powikłań zatorowo-zakrzepowych (zawału serca, udaru mózgu), dlatego nie powinien być stosowany m.in u chorych niewydolnością serca[11].
W zaleceniach wymienia się również benzbromaron i probenecid, które zaliczamy do leków urykozurycznych czyli substancji zwiększających wydalanie kwasu moczowego z organizmu. Ich mechanizm działania związany jest z hamowaniem wchłaniania zwrotnego kwasu moczowego w kanalikach nerkowych i zwiększeniem jego wydalania z moczem [8]. Jednak na dzień dzisiejszy w Polsce leki te nie znajdują szerszego zastosowania w lecznictwie.

Podczas terapii zmniejszającej stężenie kwasu moczowego niezbędna jest edukacja pacjenta w zakresie ryzyka zaostrzeń choroby i ich leczenia. Należy rozważyć profilaktyczne stosowanie kolchicyny (do 1,2 mg/d) lub jeśli jest przeciwwskazana bądź źle tolerowana - NLPZ, bądź GKS w małej dawce. Czas trwania profilaktyki zależy od indywidualnej oceny każdego pacjenta. Celem leczenia jest osiągnięcie stężenia kwasu moczowego w surowicy < 0,36 mmol/l (6mg/dl), a ostatecznie - niewystępowanie napadów dny i ustąpienie guzków dnawych. Monitorowanie powinno obejmować stężenie kwasu moczowego w surowicy, częstość napadów dny i wielkość guzków dnawych. Leczenie mające na celu zmniejszenie guzków dnawych powinno polegać na osiągnięciu trwale zmniejszonego stężenia kwasu moczowego w surowicy, najlepiej < 0,3 mmol/l (5 mg/dl); interwencja chirurgiczna jest wskazana tylko w wybranych przypadkach (np. ucisku na nerwy, mechanicznej przeszkody lub zakażenia)[1].
Trwałe zmniejszenie stężenia kwasu moczowego w surowicy może doprowadzić do zmniejszenia guzków dnawych, a w niektórych przypadkach nawet do ich całkowitego ustąpienia. Nie zaleca się leczenia farmakologicznego bezobjawowej hiperurykemii w celu profilaktyki dnawego zapalenia stawów, choroby nerek lub zdarzeń sercowo-naczyniowych [1]. Warto również zwrócić uwagę na leki, niestosowane w terapii dny moczanowej, jednak wpływające na zmiany stężenia kwasu moczowego w surowicy. Jego stężenie zmniejszają:
- losartan - zwiększa wydalanie kwasu moczowego z moczem poprzez hamowanie przenośnika URAT-1 w cewce nerkowej bliższej,
- fenofibrat - taki sam mechanizm jak w przypadku losartanu,
- atorwastatyna - prawdopodobnie zwiększa wydalanie jonów sodu i kwasu moczowego w proksymalnej cewce nerkowej,
- metformina - hamuje produkcję wolnych kwasów tłuszczowych, modyfikuje metabolizm komórkowy i zmniejsza stężenie kwasu moczowego w surowicy,
- werapmil - zwiększa przesączanie kłębuszkowe kwasu moczowego,
- estrogeny,
- dikumarol,
- glikokortykosteroidy,
- inhibitory konwertazy angiotensny (enalapryl, ramipryl, kaptopryl) zmniejszają stężenie kwasu moczowego w osoczu poprzez hamowanie resorpcji zwrotnej w cewce nerkowej bliższej, przez co zwiększają jego wydalanie z moczem [10].
Należy także pamiętać o lekach podwyższających stężenie kwasu moczowego w surowicy. Należą do nich m.in. leki moczopędne, leki blokujące receptory beta-adrenergiczne, cyklosporyna.
Dna moczanowa jest chorobą znaną już od starożytności. Jednak w ostatnich latach zwiększa się stale liczba chorych, u których diagnozowane jest to schorzenie, szczególnie w krajach rozwiniętych. W swojej codziennej praktyce w aptece często spotykam pacjentów borykających się z tym schorzeniem. Wielu z nich nie posiada nawet podstawowych informacji dotyczących tej choroby. Leki stosują doraźnie lub w sytuacji zaostrzenia objawów, o diecie często nie pamiętają. Daje to farmaceutom i innym przedstawicielom zawodów medycznych duże możliwości w zakresie edukacji chorego i wspierania lekarzy w procesie leczenia.
Piśmiennictwo:
[1] Ziermann-Górska I., Tuchocka-Kaczmarek A., Goncerz G.: Rozpoznawanie i leczenie dny moczanowej: podsumowanie zaleceń międzynarodowej grupy reumatologów w ramach Inicjatywy 3e Med. Prakt. , 2014, 5: 61-65
[2] http://www.ereumatologia.pl/
[3] Stanisławska -Biernat E. Hiperurykemia i dna moczanowa zasady rozpoznawania i leczenia. Lek w Polsce, 2013, 9: 11-20
[4] Szczeklik A. Choroby wewnętrzne; Kraków 2012
[5] Laurence L. Brunton, John S. Lazo, Keith L. Parker: Farmakologia Goodmana & Gilmana 2007, 751-757
[6] Mutschler E., Geisslinger G., Kroemer H. K., Ruth P., Schaefer-Korinf M; Farmakologia itoksykologia, 2010
[7] http://pharmindex.pl/
[8] W.Janiec, U. Cegieła , J. Folwarczna, R. Janiec Kompendium farmakologii; 2010 s. 411
[9] http://www.ema.europa.eu/ docs/pl_PL/ document_library/
EPAR__Product_Information /human/ 000777/ WC500021812.pdf
[10] Kulej K., Banasiak W., Ponikowski P., Jankowska E.A: Problemy w diagnostyce i leczeniu chorych z niewydolnością serca i z chorobami współistniejącymi. Odcinek 8: Niewydolność serca a dna moczanowa. Med. Prakt., 2014 7-8: 45-51
[11] Backer M.A. Schumacher H.R., Espinoza L.R. i wsp.: The urate-lowering efficacy and safety of febuxostat in thetreatment of the hyperuricemia of gout: the confirms trial. Arthritis Res. Ther. 2010